Saúde
Por que estresse e tristeza podem alterar o apetite?

O apetite humano é regulado por uma complexa interação entre fatores hormonais, emocionais e neurológicos. Quando sentimentos como estresse e tristeza entram em cena, essa engrenagem pode se desestabilizar, provocando alterações alimentares significativas. Mas por que essas variações acontecem? Descubra agora.
O impacto do estresse no apetite
O estresse é uma reação natural do organismo diante de situações desafiadoras. Em momentos assim, o corpo ativa o chamado mecanismo de luta ou fuga, liberando hormônios como CRH (hormônio liberador de corticotrofina) e cortisol, ambos com impactos diretos sobre o apetite.

De forma geral, o estresse agudo, que surge de forma súbita e intensa, tende a reduzir o apetite. Isso ocorre porque o CRH interfere no sistema digestivo, suprimindo o desejo de comer.

Além disso, o aumento do suco gástrico promovido pelo cortisol pode causar sintomas como náuseas, indigestão e diarreia, tornando a alimentação menos atraente.
Por outro lado, em situações de estresse crônico, a resposta é inversa: os níveis prolongadamente elevados de cortisol estimulam o consumo de alimentos calóricos, principalmente ricos em gordura e açúcar.
Isso ocorre porque o hormônio aumenta os níveis de grelina (conhecido como “hormônio da fome”) e reduz os de leptina (o “hormônio da saciedade”), incentivando a ingestão excessiva de alimentos.
A repetição desse padrão pode levar ao chamado comportamento de comer emocionalmente, marcado por episódios de compulsão alimentar.
A tristeza como fator inibidor ou estimulador do apetite
Assim como o estresse, a tristeza também afeta o apetite, mas de maneira um pouco diferente.
Emoções como melancolia, desânimo e luto geralmente levam à inibição do apetite. A explicação está nas regiões cerebrais envolvidas no processamento emocional, como o hipotálamo e a amígdala cerebral, que também atuam no controle da fome.
Quando dominadas por sentimentos negativos, essas áreas podem reduzir o estímulo à alimentação.
No entanto, nem todas as pessoas reagem da mesma forma. Para alguns, a comida funciona como um refúgio emocional diante da dor ou da perda. Nesse caso, ocorre o fenômeno da fome emocional, caracterizado pela busca por alimentos para aliviar emoções desconfortáveis, que geralmente são de baixa qualidade nutricional, como doces e ultraprocessados.
Segundo especialistas, essa prática ativa o sistema de recompensa cerebral, promovendo uma liberação de dopamina e serotonina, neurotransmissores associados ao prazer e ao bem-estar, criando um alívio momentâneo, mas com possíveis consequências negativas a longo prazo, como ganho de peso, culpa e problemas de saúde.
Fome emocional e saúde mental
A fome emocional é um dos principais indicadores de que há um desequilíbrio na forma como uma pessoa lida com suas emoções.

Diferente da fome física, que se instala gradualmente, a fome emocional surge de forma repentina, não é saciada facilmente e, muitas vezes, vem acompanhada de sentimentos de culpa após a ingestão.
Ela está comumente associada a transtornos como ansiedade, depressão, burnout e transtorno bipolar.
Dados da Organização Mundial da Saúde (OMS) indicam que o Brasil é o país mais ansioso do mundo, com mais de 18 milhões de pessoas afetadas. Esse cenário torna ainda mais relevante o reconhecimento e o tratamento desses comportamentos, uma vez que podem evoluir para distúrbios alimentares mais graves.
Diferenças individuais e fatores de risco
A maneira como o estresse e a tristeza afetam o apetite varia de pessoa para pessoa. Fatores genéticos, hormonais e comportamentais influenciam fortemente essa resposta.

Pesquisas apontam que mulheres, por exemplo, têm maior tendência a aumentar o consumo alimentar em situações de estresse, o que pode estar relacionado a questões hormonais e padrões socioculturais.
Pessoas com histórico de restrição alimentar também são mais vulneráveis a episódios de compulsão sob estresse. Um estudo da George Mason University mostrou que essas pessoas tendem a romper o autocontrole quando estão emocionalmente abaladas, recorrendo a alimentos como forma de consolo.
Leia mais:
- Semaglutida: como funciona a “caneta contra a obesidade”
- Obesidade está diminuindo o tamanho do cérebro dos humanos
- Instagram e TikTok pioraram transtornos alimentares durante a pandemia
Estratégias para lidar com as alterações no apetite
Felizmente, existem formas saudáveis de lidar com o estresse e a tristeza sem recorrer à alimentação como válvula de escape.

A prática regular de exercícios físicos estimula a produção de endorfina, hormônio que gera sensação de prazer e bem-estar. Atividades como yoga, meditação, caminhadas e escrita terapêutica também são recomendadas para aliviar a carga emocional.
Além disso, é importante identificar os gatilhos emocionais que levam à mudança no apetite.
Reconhecer padrões e procurar ajuda psicológica ou psiquiátrica quando necessário pode ser fundamental. Pequenas ações, como manter alimentos saudáveis em casa e evitar o consumo impulsivo, também ajudam na construção de uma relação mais equilibrada com a comida.
O post Por que estresse e tristeza podem alterar o apetite? apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê

Um estudo divulgado na revista The Lancet aponta que os problemas relacionados à obesidade podem ser ainda mais graves do que se pensava. De acordo com o trabalho, 1 em cada 10 mortes relacionadas a infecções são atribuídas ao excesso de peso.
A doença, que já é considerada uma epidemia nos dias de hoje, pode impactar a resposta imunológica do corpo, tornando as pessoas mais vulneráveis a infecções. Cientistas de diversas partes do mundo estão investigando essa conexão e buscando entender as razões por trás desse fenômeno alarmante.
Trabalho pode ajudar a reduzir número de mortes
Estudos anteriores já mostraram que indivíduos com obesidade tendem a desenvolver complicações mais graves quando contaminados por vírus e bactérias. Agora, com essa nova pesquisa, a preocupação aumenta, buscando soluções que possam ajudar a mitigar esses riscos.
Uma das teorias que está ganhando força sugere que a inflamação crônica associada à obesidade pode prejudicar a eficácia do sistema imunológico. Essa condição cria um ambiente no corpo que pode favorecer a proliferação de infecções.

Excesso de peso pode prejudicar resposta imunológica do organismo (Imagem: grinvalds/iStock)
Portanto, entender essa dinâmica é crucial para criar estratégias de saúde pública que ajudem a prevenir complicações relacionadas à obesidade.
Além disso, os pesquisadores estão se perguntando se as vacinas têm a mesma eficácia em indivíduos com excesso de peso. Essa dúvida é ainda mais pertinente considerando o contexto atual, onde a vacinação se tornou uma prioridade global.
Leia mais
- Obesidade infantil ultrapassa desnutrição no mundo, diz Unicef
- Obesidade abdominal e perda muscular aumentam mortalidade
- Como bactérias na boca podem indicar risco de obesidade
Desafio global
- A ligação entre obesidade e mortes por infecções representa um desafio significativo para a saúde global.
- À medida que os cientistas continuam a desvendar os mecanismos por trás dessa relação, novas informações podem surgir.
- E estes dados são considerados fundamentais para possibilitar intervenções mais eficazes para proteger os grupos mais vulneráveis.
- Para isso, no entanto, novos estudos são necessários.
O post Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Remédio que dispensa jejum é mais potente que semaglutida oral, diz estudo na Lancet

Um novo medicamento experimental chamado orforgliprona, da Eli Lilly, demonstrou resultados significativos para adultos que enfrentam a obesidade e o diabetes tipo 2. Em testes que duraram 72 semanas, os pacientes que utilizaram a substância conseguiram reduzir o peso corporal em até 9,6%.
Os dados, publicados na revista científica The Lancet, mostram que o remédio foi muito mais eficiente que o placebo. A grande vantagem prática é que se trata de uma pílula oral que não exige restrições de horário para comer ou beber água, o que torna o tratamento muito mais simples de seguir no dia a dia.
Além de emagrecer, o medicamento, que pertence à classe dos agonistas do receptor de GLP-1, ajudou a controlar o açúcar no sangue e melhorou indicadores da saúde do coração.
Orforgliprona supera semaglutida oral no controle do diabetes
Um estudo, chamado ACHIEVE-3, comparou diretamente o novo fármaco com a semaglutida oral (famosa versão em comprimido de tratamentos para diabetes) em 1.698 adultos. Durante um ano, os participantes tomaram doses diárias de 12 mg ou 36 mg de orforgliprona, ou doses de 7 mg ou 14 mg de semaglutida, sempre acompanhados de mudanças no estilo de vida.

Os números mostram uma vantagem clara: a dose de 36 mg da orforgliprona promoveu uma perda de peso de 8,9 kg, enquanto a semaglutida de 14 mg ficou em 5 kg. Isso significa que o medicamento experimental foi 73,6% mais potente para emagrecer do que o concorrente já disponível no mercado. No controle da glicose, a orforgliprona também venceu, reduzindo a hemoglobina glicada em 2,2%, contra 1,4% da semaglutida.
No entanto, o tratamento exige atenção aos efeitos colaterais. Assim como outros remédios da mesma família, a orforgliprona causa náuseas, diarreia e vômitos, principalmente no início do ajuste das doses. Um ponto de alerta é que o número de pessoas que desistiram do tratamento por não suportarem esses efeitos foi maior no novo medicamento (entre 8,7% e 9,7%) do que na semaglutida (cerca de 4,5% a 4,9%).
Apesar do desconforto gástrico, a substância trouxe melhorias no colesterol e na pressão arterial dos voluntários. Quanto à segurança, as mortes registradas durante os testes globais não tiveram relação comprovada com o uso do remédio. A fabricante Eli Lilly agora aguarda a decisão do FDA, a Anvisa dos Estados Unidos, para liberar o uso contra a obesidade no próximo trimestre. O pedido para o tratamento específico de diabetes tipo 2 deve ficar para o fim de 2026.
O post Remédio que dispensa jejum é mais potente que semaglutida oral, diz estudo na Lancet apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Cientistas criam polímero que “descarta” proteínas do câncer
Pesquisadores da Universidade Northwestern, nos Estados Unidos, desenvolveram uma estratégia para eliminar proteínas associadas ao câncer que resistem às abordagens tradicionais de tratamento. Em vez de tentar bloquear sua atividade, a proposta é direcioná-las ao sistema interno de descarte das células, promovendo sua degradação e, como consequência, a morte das células tumorais.
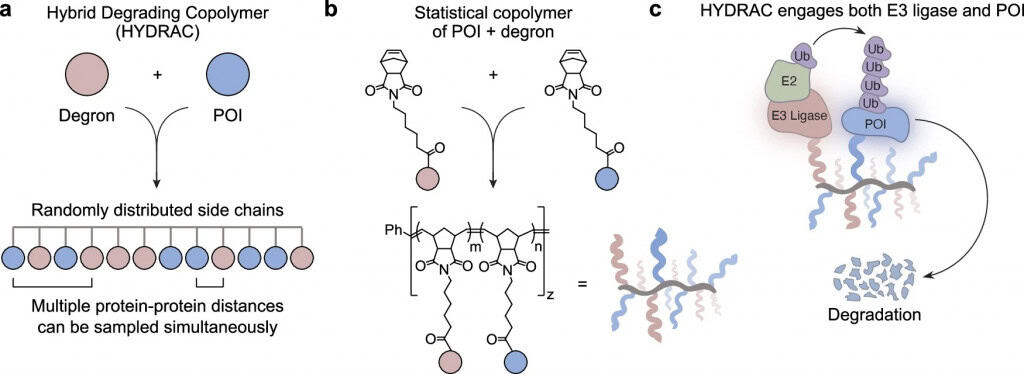
O estudo foi publicado nesta terça-feira (24) na revista científica Nature Communications. A pesquisa apresenta uma nova classe de polímeros semelhantes a proteínas, chamados de PLPs, capazes de capturar proteínas cancerígenas e conduzi-las à maquinaria celular responsável por degradá-las.
Nova abordagem mira proteínas “indrogáveis”
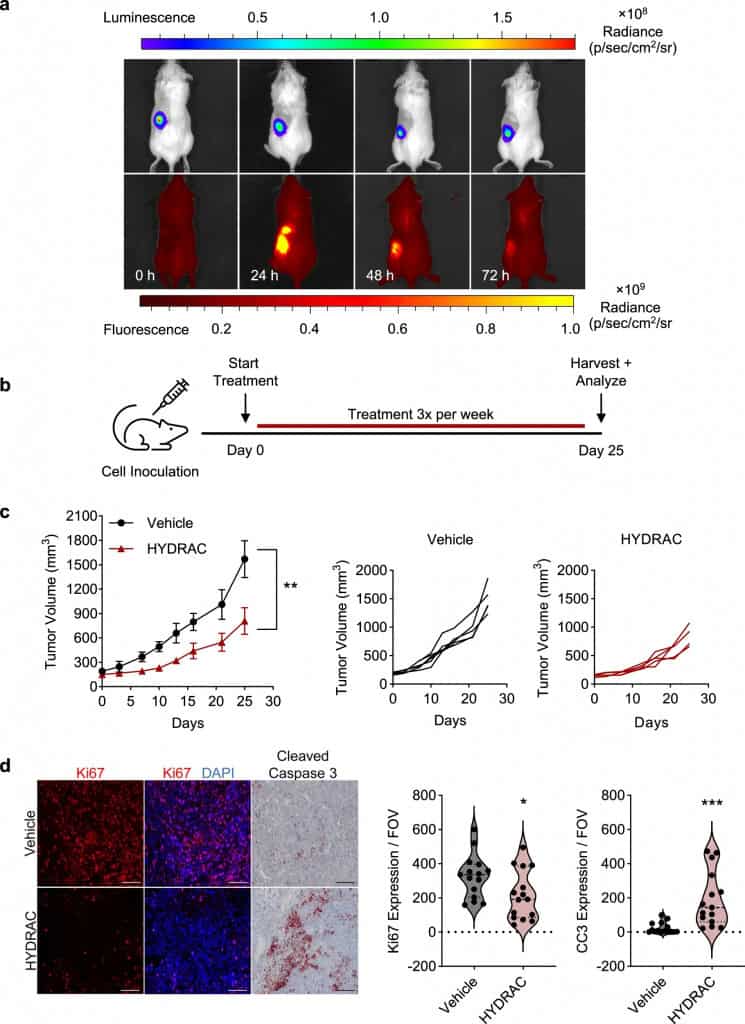
Como prova de conceito, os cientistas testaram uma classe específica desses polímeros, denominada HYDRACs (HYbrid DegRAding Copolymers), contra duas proteínas consideradas especialmente difíceis de atingir: MYC e KRAS. Ambas estão associadas ao crescimento descontrolado de diversos tipos de câncer e, apesar de décadas de esforços, continuam resistentes à maioria das terapias disponíveis, incluindo pequenas moléculas e anticorpos.
Em culturas celulares, os HYDRACs localizaram e degradaram seletivamente as proteínas MYC e KRAS em diferentes linhagens de células cancerígenas. Em modelos animais com tumores impulsionados por MYC, os polímeros se acumularam nas massas tumorais, reduziram a proliferação celular e interromperam o crescimento do tumor.

Segundo Nathan Gianneschi, que liderou o estudo na Northwestern, MYC e KRAS estão presentes em uma grande parcela dos cânceres humanos, frequentemente nos mais agressivos, e as opções terapêuticas eficazes ainda são limitadas. Ele afirma que a equipe desenvolveu uma solução baseada em química de polímeros capaz de conectar proteínas desordenadas ao sistema celular que as degrada, algo que não havia sido demonstrado antes nesses alvos.
Como funcionam os HYDRACs
Diferentemente de terapias que bloqueiam a função de uma proteína, os HYDRACs integram a classe dos degradadores de proteínas direcionados. Em vez de inibir, eles marcam a proteína para destruição. Enquanto degradadores convencionais dependem de pequenas moléculas, cuja eficácia é limitada quando a proteína não possui bolsões de ligação bem definidos, os HYDRACs adotam outra estratégia.
Cada polímero apresenta múltiplas cópias de peptídeos que reconhecem a proteína-alvo e sinais moleculares que recrutam a maquinaria de degradação da célula. De acordo com Gianneschi, o mecanismo funciona como se o polímero tivesse “duas mãos”: uma se liga à proteína e a outra ao sistema de descarte celular, aproximando ambos.
No caso da proteína KRAS, presente em cerca de 25% dos cânceres humanos, incluindo tumores pancreáticos e colorretais, os HYDRACs degradaram diferentes variantes mutadas em células cancerígenas. Os pesquisadores destacam que, como a estratégia elimina a proteína inteira, mutações que normalmente conferem resistência a medicamentos tendem a ter menos impacto.
Leia mais:
- Câncer de mama e as descobertas tecnológicas que mudaram a medicina
- Como a cera de ouvido ajuda na detecção do câncer?
- Ultraprocessados podem dar câncer de pulmão? Entenda o caso
Próximos passos
Embora o foco inicial tenha sido o câncer, a equipe planeja adaptar a tecnologia para proteínas relacionadas a doenças neurodegenerativas, inflamatórias e metabólicas. A empresa derivada da universidade, Grove Biopharma, licenciou a propriedade intelectual e trabalha no avanço da plataforma denominada Bionic Biologics, com o objetivo de acelerar o desenvolvimento terapêutico.
O estudo, intitulado “Heterobifunctional proteomimetic polymers for targeted degradation of MYC and KRAS”, recebeu apoio do Willens Center for Nano Oncology, do International Institute of Nanotechnology e do Liz and Eric Lefkofsky Innovation Research Award.
O post Cientistas criam polímero que “descarta” proteínas do câncer apareceu primeiro em Olhar Digital.
Powered by WPeMatico

 Cidades1 semana atrás
Cidades1 semana atrásCampos: aprovados no concurso do PSF/2008 são convocados para entrega de documentos e exames

 Saúde1 semana atrás
Saúde1 semana atrásMunicípios fluminenses começam a receber vacina contra a dengue

 Cidades1 semana atrás
Cidades1 semana atrásSJB inicia licitação de estudos para conter avanço do mar em Atafona e no Açu

 Esporte1 semana atrás
Esporte1 semana atrásFlu e Fla derrotam adversários e obtêm vantagem por vaga na final do Carioca

 Tecnologia1 semana atrás
Tecnologia1 semana atrásO novo filme espacial de Ryan Gosling que promete superar o sucesso de Interestelar

 Tecnologia1 semana atrás
Tecnologia1 semana atrásDengue: SP antecipa entrega de milhões de doses de vacina do Butantan

 Geral1 semana atrás
Geral1 semana atrásPRF: quase 44% das mortes nas estradas envolvem veículos de carga
- Negócios1 semana atrás
ADP Nomeia Novo VP Sênior e Gerente Geral para a América Latina