Saúde
Para que servem as amígdalas da garganta?
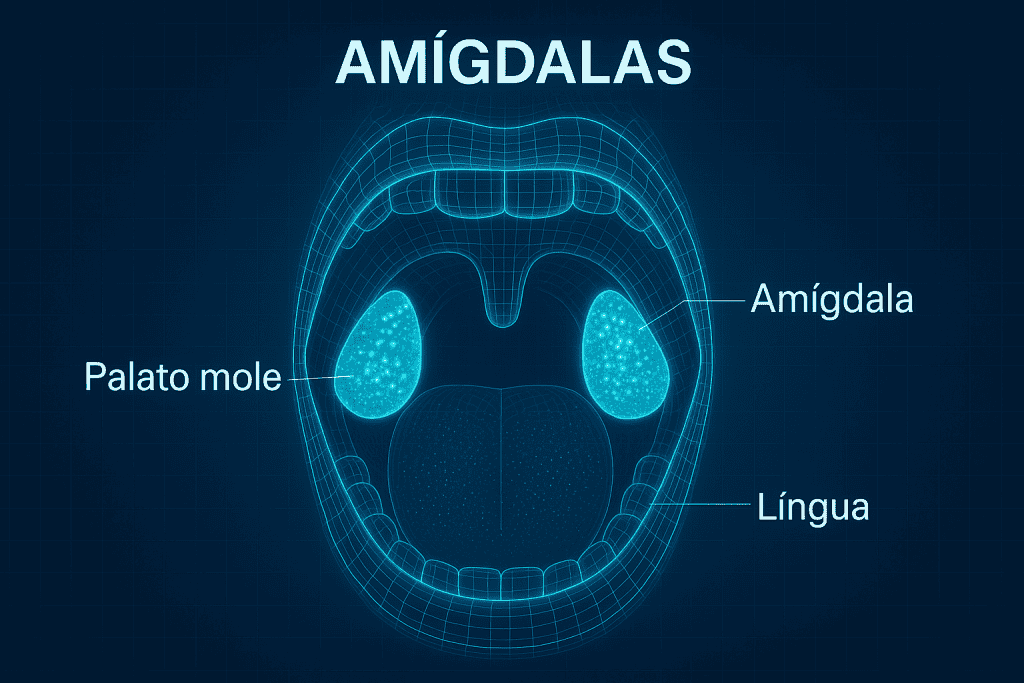
As amígdalas são estruturas pequenas, mas poderosas, localizadas na garganta, e muita gente ainda não sabe exatamente para que elas servem.
Elas fazem parte do sistema imunológico, atuando como a primeira linha de defesa do corpo contra invasores como vírus, bactérias e outros micro-organismos que entram pela boca e nariz. Além disso, as amígdalas ajudam a identificar ameaças e a ativar respostas de defesa para evitar infecções mais graves.
Apesar de serem conhecidas principalmente por causarem inflamações e dores na garganta, seu papel vai muito além disso. Entender para que servem as amígdalas é fundamental para saber por que elas inflamam, quando é necessário tratá-las e quais cuidados tomar para evitar problemas mais sérios.
Vamos destrinchar suas funções, suas características, doenças comuns e os tratamentos indicados. Se liga: conhecer essas estruturas pode fazer toda a diferença para sua saúde.
O que são as amígdalas?
As amígdalas são órgãos linfóides localizados em pontos estratégicos da garganta, de cada lado, na região conhecida como orofaringe. Elas fazem parte do sistema linfático, que é crucial para a defesa do organismo. Seu nome vem do grego amygdalē, que significa amêndoa, justamente por causa do seu formato.
Existem três principais tipos de amígdalas no corpo humano: as palatinas (as que conhecemos como “amígdalas da garganta”), as faríngeas (ou adenoides, que ficam mais lá em cima, atrás do nariz) e as linguais (na base da língua). Cada uma delas tem um papel específico, mas aqui o foco são as palatinas, as famosas amígdalas da garganta.

Para que servem as amígdalas?
Defesa imunológica local
As amígdalas funcionam como sentinelas do sistema imunológico. Elas estão estrategicamente posicionadas para interceptar e identificar patógenos que entram pela boca e pelo nariz. Quando um vírus ou bactéria invade o organismo, elas que detectam esses agentes e ativam a resposta imunológica, produzindo anticorpos e células de defesa.
Produção de anticorpos
Elas produzem células especializadas que ajudam a neutralizar e eliminar agentes invasores. Isso significa que as amígdalas não são apenas bloqueios físicos, mas centros ativos na produção de defesa do corpo.
Memória imunológica
Além de atacar os invasores, as amígdalas ajudam a criar uma “memória” imunológica. Isso facilita a resposta do corpo em futuras infecções pelo mesmo patógeno, tornando o sistema imunológico mais eficiente.
Por que as amígdalas inflamam?
Amígdalas inflamadas, ou amigdalite, são um dos problemas mais comuns relacionados a elas. Isso acontece quando esses órgãos ficam sobrecarregados, geralmente por infecções virais ou bacterianas, e passam a inchar, causando dor, dificuldade para engolir, febre e mal-estar.
Causas principais da amigdalite
- Infecções virais (como resfriados, gripe e mononucleose).
- Infecções bacterianas (especialmente Streptococcus, que causa a “garganta inflamada”).
- Irritação por fumaça, poluição ou alergias.
- Baixa imunidade.
A inflamação pode ser aguda (de curta duração) ou crônica (quando o problema se repete ou persiste por muito tempo). Amígdalas muito inflamadas podem acumular secreções, formando as chamadas “bolinhas de pus” ou caseum, que podem causar mau hálito.
Quando a remoção das amígdalas é necessária?
Apesar de serem importantes para a defesa do corpo, em alguns casos a remoção (amigdalectomia) é recomendada, principalmente quando elas causam mais problemas do que benefícios.
Indicações para cirurgia
- Amigdalite crônica e recorrente (mais de 5 episódios ao ano).
- Apneia do sono causada por amígdalas muito grandes, que bloqueiam a respiração.
- Abscessos que não respondem ao tratamento clínico.
- Dificuldade severa para engolir ou falar devido ao tamanho.
- Suspeita de tumor nas amígdalas (raro).
A cirurgia é simples e bastante comum, feita geralmente por otorrinolaringologistas. Após a remoção, o corpo continua protegido por outras partes do sistema imunológico.

Cuidados para manter as amígdalas saudáveis
Se você quer evitar problemas, algumas práticas simples ajudam muito:
- Manter uma boa higiene bucal, incluindo escovação da língua.
- Evitar exposição a fumaça de cigarro e poluentes.
- Alimentação balanceada para fortalecer a imunidade.
- Evitar contato próximo com pessoas doentes, especialmente com infecções respiratórias.
- Procurar atendimento médico logo que surgirem os primeiros sintomas de dor de garganta.
Mitos e verdades sobre as amígdalas
Mito: Elas têm função defensiva fundamental para o corpo, atuando como guardiãs da imunidade, porém, servem para muitas outras coisas.
Mito: A cirurgia só é recomendada em casos específicos, não é regra.
Mito: Muitas pessoas têm amígdalas grandes e vivem normalmente sem sintomas.
Amígdalas em crianças e adultos: diferenças importantes
As amígdalas são mais ativas na infância porque o sistema imunológico ainda está em desenvolvimento. Por isso, crianças tendem a ter mais infecções e inflamações na garganta. Conforme envelhecemos, esses órgãos tendem a diminuir de tamanho e sua atividade imunológica fica menos intensa.
No entanto, isso não significa que adultos estejam livres de problemas com amígdalas. A amigdalite pode aparecer em qualquer idade, e cuidados continuam importantes.
O que fazer em caso de dor e inflamação nas amígdalas?
Quando a garganta começa a doer e as amígdalas inflamam, o ideal é:
- Fazer repouso vocal e físico.
- Beber bastante líquido.
- Usar analgésicos e anti-inflamatórios recomendados por um médico.
- Gargarejar com água morna e sal para aliviar o incômodo.
- Procurar um médico se a dor for muito intensa, acompanhada de febre alta, dificuldade para respirar ou engolir.
Evite automedicação com antibióticos, pois o uso errado pode causar resistência bacteriana e piorar a situação.
Relação das amígdalas com outras doenças
Algumas condições de saúde podem estar ligadas a problemas nas amígdalas, como:
- Faringite: inflamação da garganta que atinge também as amígdalas.
- Sinusite: infecção dos seios da face que pode piorar a inflamação na garganta.
- Amigdalite estreptocócica: causada pela bactéria Streptococcus, pode levar a complicações se não tratada.
- Apneia do sono: amígdalas grandes podem causar obstrução das vias aéreas durante o sono.
O post Para que servem as amígdalas da garganta? apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Sobe para 140 número de casos confirmados de Mpox no país, em 2026

O número de casos confirmados de Mpox no país subiu para 140 desde o início de 2026. Não houve registro de mortes decorrentes da doença no período. Os casos suspeitos somam 539; além de 9 prováveis. Os dados são do Ministério da Saúde e foram atualizados nesta segunda-feira (9).![]()
![]()
Em janeiro, o número de casos confirmados e prováveis totalizou 68; em fevereiro, 70; e em março, 11. No ano, o estado que mais registrou casos da doença foi São Paulo (93), seguido pelo Rio de Janeiro (18) e Rondônia (11).
Mpox
A Mpox é uma doença do mesmo gênero da varíola humana, mas geralmente menos letal. Trata-se de uma doença zoonótica viral em que a transmissão para humanos pode ocorrer por meio do contato com pessoas infectadas pelo Mpox vírus, materiais contaminados com o vírus, ou animais silvestres infectados.
Os sinais e sintomas, em geral, incluem erupção cutânea ou lesões de pele, linfonodos inchados (ínguas), febre, dor de cabeça, dores no corpo, calafrio, e fraqueza.
Pessoas com sintomas compatíveis devem procurar uma unidade de saúde para avaliação. Recomenda-se evitar o contato próximo com outras pessoas.
Saúde
Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê

Um estudo divulgado na revista The Lancet aponta que os problemas relacionados à obesidade podem ser ainda mais graves do que se pensava. De acordo com o trabalho, 1 em cada 10 mortes relacionadas a infecções são atribuídas ao excesso de peso.
A doença, que já é considerada uma epidemia nos dias de hoje, pode impactar a resposta imunológica do corpo, tornando as pessoas mais vulneráveis a infecções. Cientistas de diversas partes do mundo estão investigando essa conexão e buscando entender as razões por trás desse fenômeno alarmante.
Trabalho pode ajudar a reduzir número de mortes
Estudos anteriores já mostraram que indivíduos com obesidade tendem a desenvolver complicações mais graves quando contaminados por vírus e bactérias. Agora, com essa nova pesquisa, a preocupação aumenta, buscando soluções que possam ajudar a mitigar esses riscos.
Uma das teorias que está ganhando força sugere que a inflamação crônica associada à obesidade pode prejudicar a eficácia do sistema imunológico. Essa condição cria um ambiente no corpo que pode favorecer a proliferação de infecções.

Excesso de peso pode prejudicar resposta imunológica do organismo (Imagem: grinvalds/iStock)
Portanto, entender essa dinâmica é crucial para criar estratégias de saúde pública que ajudem a prevenir complicações relacionadas à obesidade.
Além disso, os pesquisadores estão se perguntando se as vacinas têm a mesma eficácia em indivíduos com excesso de peso. Essa dúvida é ainda mais pertinente considerando o contexto atual, onde a vacinação se tornou uma prioridade global.
Leia mais
- Obesidade infantil ultrapassa desnutrição no mundo, diz Unicef
- Obesidade abdominal e perda muscular aumentam mortalidade
- Como bactérias na boca podem indicar risco de obesidade
Desafio global
- A ligação entre obesidade e mortes por infecções representa um desafio significativo para a saúde global.
- À medida que os cientistas continuam a desvendar os mecanismos por trás dessa relação, novas informações podem surgir.
- E estes dados são considerados fundamentais para possibilitar intervenções mais eficazes para proteger os grupos mais vulneráveis.
- Para isso, no entanto, novos estudos são necessários.
O post Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Remédio que dispensa jejum é mais potente que semaglutida oral, diz estudo na Lancet

Um novo medicamento experimental chamado orforgliprona, da Eli Lilly, demonstrou resultados significativos para adultos que enfrentam a obesidade e o diabetes tipo 2. Em testes que duraram 72 semanas, os pacientes que utilizaram a substância conseguiram reduzir o peso corporal em até 9,6%.
Os dados, publicados na revista científica The Lancet, mostram que o remédio foi muito mais eficiente que o placebo. A grande vantagem prática é que se trata de uma pílula oral que não exige restrições de horário para comer ou beber água, o que torna o tratamento muito mais simples de seguir no dia a dia.
Além de emagrecer, o medicamento, que pertence à classe dos agonistas do receptor de GLP-1, ajudou a controlar o açúcar no sangue e melhorou indicadores da saúde do coração.
Orforgliprona supera semaglutida oral no controle do diabetes
Um estudo, chamado ACHIEVE-3, comparou diretamente o novo fármaco com a semaglutida oral (famosa versão em comprimido de tratamentos para diabetes) em 1.698 adultos. Durante um ano, os participantes tomaram doses diárias de 12 mg ou 36 mg de orforgliprona, ou doses de 7 mg ou 14 mg de semaglutida, sempre acompanhados de mudanças no estilo de vida.

Os números mostram uma vantagem clara: a dose de 36 mg da orforgliprona promoveu uma perda de peso de 8,9 kg, enquanto a semaglutida de 14 mg ficou em 5 kg. Isso significa que o medicamento experimental foi 73,6% mais potente para emagrecer do que o concorrente já disponível no mercado. No controle da glicose, a orforgliprona também venceu, reduzindo a hemoglobina glicada em 2,2%, contra 1,4% da semaglutida.
No entanto, o tratamento exige atenção aos efeitos colaterais. Assim como outros remédios da mesma família, a orforgliprona causa náuseas, diarreia e vômitos, principalmente no início do ajuste das doses. Um ponto de alerta é que o número de pessoas que desistiram do tratamento por não suportarem esses efeitos foi maior no novo medicamento (entre 8,7% e 9,7%) do que na semaglutida (cerca de 4,5% a 4,9%).
Apesar do desconforto gástrico, a substância trouxe melhorias no colesterol e na pressão arterial dos voluntários. Quanto à segurança, as mortes registradas durante os testes globais não tiveram relação comprovada com o uso do remédio. A fabricante Eli Lilly agora aguarda a decisão do FDA, a Anvisa dos Estados Unidos, para liberar o uso contra a obesidade no próximo trimestre. O pedido para o tratamento específico de diabetes tipo 2 deve ficar para o fim de 2026.
O post Remédio que dispensa jejum é mais potente que semaglutida oral, diz estudo na Lancet apareceu primeiro em Olhar Digital.
Powered by WPeMatico















