Saúde
Mpox: SP registra primeira ocorrência de nova cepa no Brasil
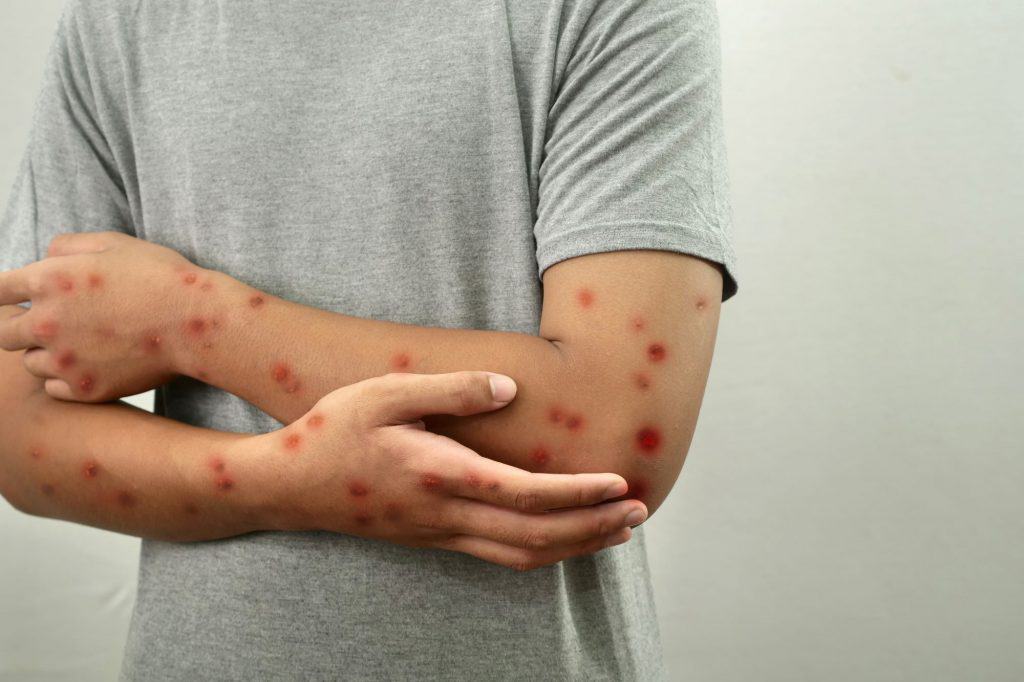
O Estado de São Paulo identificou o primeiro registro da nova cepa da Mpox, a clado 1b, no Brasil, marcando novo capítulo na luta contra a doença. A infecção foi confirmada em uma mulher de 29 anos, residente da Região Metropolitana de São Paulo, que apresenta evolução clínica favorável e deve receber alta ainda na próxima semana.
A paciente, que não realizou viagens recentes para áreas com surtos conhecidos, teve contato com indivíduos provenientes do Congo, país de origem de onde a cepa se espalhou. As autoridades ainda investigam como o vírus conseguiu chegar ao Brasil, esforço coordenado pelo serviço de vigilância.
Ao O Globo, Luiz Carlos Pereira Júnior, diretor do Instituto de Infectologia Emilio Ribas, destacou que os exames da paciente confirmaram a infecção pelo clado 1b – mesma cepa responsável por um surto prolongado no Congo, que se espalhou para nações vizinhas.

“Podemos transmitir a mensagem de que este não é um momento de alarme. Em diversos países, os contatos dos primeiros casos foram monitorados e a doença bloqueada. Fora do Congo, onde a prevalência é maior, o clado 1b não se estabeleceu. Nossa vigilância é bastante robusta”, afirmou o especialista.
Como a nova cepa da Mpox se desenvolveu na paciente
- Inicialmente, a paciente buscou atendimento em outro serviço de saúde em São Paulo (SP), onde recebeu alta com a orientação de permanecer em isolamento por três semanas;
- Devido ao desconforto causado pelas lesões, ela foi encaminhada ao Instituto Emílio Ribas;
- Segundo Pereira Júnior, o fato de a paciente ter circulado fora dos serviços de saúde não eleva o risco de disseminação, já que a transmissão da Mpox geralmente requer contato íntimo – seja pelo toque das lesões ou pelo compartilhamento de itens pessoais, como roupas de cama;
- O especialista ainda aconselha que, caso alguém apresente sintomas compatíveis com a doença – como febre, dores no corpo e o aparecimento de lesões – deve procurar, imediatamente, uma Unidade Básica de Saúde (UBS) para realizar os testes necessários e iniciar o tratamento.
Desde 2022, quando os primeiros casos foram confirmados, o Brasil convive com a Mpox, predominantemente com a cepa clado 2. Em São Paulo, por exemplo, foram registrados 1.126 casos em 2024, sem qualquer óbito.
Leia mais:
- Mpox: saiba o que é, sintomas, prevenção e estratégia de vacinação
- É possível ter mpox mais de uma vez?
- Mpox ainda representa risco para saúde global, diz OMS
Sintomas e mecanismos de transmissão
Os sinais iniciais da Mpox costumam incluir febre, dores musculares, cansaço e linfonodos inchados, além do surgimento de erupções cutâneas. Essas lesões, que podem se manifestar como bolhas, geralmente se iniciam no rosto e se estendem para outras partes do corpo, especialmente mãos, pés e genitálias.
Os sintomas tendem a aparecer entre seis e 13 dias após o contágio, podendo, em alguns casos, demorar até três semanas para se manifestarem. Normalmente, em casos leves, eles desaparecem espontaneamente em duas a três semanas.
De acordo com a Organização Mundial da Saúde (OMS), a Mpox é transmitida através do contato físico direto com pessoas infectadas, por meio de materiais contaminados ou pelo contato com animais infectados. Um dos fatores que permitiu a disseminação global do vírus em 2022 foi a transmissão por meio de relações sexuais.
Evidências recentes sugerem que o clado 1b também se propaga dessa forma. Em avaliação realizada em junho, a OMS ressaltou que “a transmissão comunitária sustentada, impulsionada pela transmissão sexual e outras formas de contato físico próximo, torna o risco elevado na República Democrática do Congo.”
As autoridades continuam monitorando a situação com rigor, a fim de impedir que a nova cepa se estabeleça de forma significativa no País, reforçando as medidas de prevenção e a importância do diagnóstico precoce.
O post Mpox: SP registra primeira ocorrência de nova cepa no Brasil apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Moradores de Ingá, em Barra do Itabapoana, recebem “Ação em Saúde” nesta quinta (07/05)

A Prefeitura de São Francisco de Itabapoana, por meio da Secretaria Municipal de Saúde, vai realizar uma “Ação em Saúde” na localidade de Ingá, em Barra do Itabapoana, nesta quinta-feira (07/05). A ação — que será promovida no pátio da Igreja AD Barra, das 9h às 12h, através do programa Estratégia Saúde da Família (ESF) – tem como objetivo promover a prevenção, o cuidado e o acesso aos serviços de saúde para a comunidade local.
Entre os serviços, disponibilizados somente para adultos, estão atendimento médico, aplicação de vacinas contra a gripe, aferição de pressão arterial, teste de glicemia capilar (HGT) e orientações sobre saúde bucal. De acordo com a enfermeira responsável pelo ESF de Barra, Ana Carla Freitas, o atendimento será feito por ordem de chegada e os moradores devem levar um documento de identificação e o Cartão do Sistema Único de Saúde (SUS).
A iniciativa garante atendimento médico para comunidades que moram distantes do Centro da cidade, que é um dos compromissos da Prefeitura na gestão da saúde pública.]
Fonte: Secom/PMSFI
Saúde
Sobe para 140 número de casos confirmados de Mpox no país, em 2026

O número de casos confirmados de Mpox no país subiu para 140 desde o início de 2026. Não houve registro de mortes decorrentes da doença no período. Os casos suspeitos somam 539; além de 9 prováveis. Os dados são do Ministério da Saúde e foram atualizados nesta segunda-feira (9).![]()
![]()
Em janeiro, o número de casos confirmados e prováveis totalizou 68; em fevereiro, 70; e em março, 11. No ano, o estado que mais registrou casos da doença foi São Paulo (93), seguido pelo Rio de Janeiro (18) e Rondônia (11).
Mpox
A Mpox é uma doença do mesmo gênero da varíola humana, mas geralmente menos letal. Trata-se de uma doença zoonótica viral em que a transmissão para humanos pode ocorrer por meio do contato com pessoas infectadas pelo Mpox vírus, materiais contaminados com o vírus, ou animais silvestres infectados.
Os sinais e sintomas, em geral, incluem erupção cutânea ou lesões de pele, linfonodos inchados (ínguas), febre, dor de cabeça, dores no corpo, calafrio, e fraqueza.
Pessoas com sintomas compatíveis devem procurar uma unidade de saúde para avaliação. Recomenda-se evitar o contato próximo com outras pessoas.
Saúde
Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê

Um estudo divulgado na revista The Lancet aponta que os problemas relacionados à obesidade podem ser ainda mais graves do que se pensava. De acordo com o trabalho, 1 em cada 10 mortes relacionadas a infecções são atribuídas ao excesso de peso.
A doença, que já é considerada uma epidemia nos dias de hoje, pode impactar a resposta imunológica do corpo, tornando as pessoas mais vulneráveis a infecções. Cientistas de diversas partes do mundo estão investigando essa conexão e buscando entender as razões por trás desse fenômeno alarmante.
Trabalho pode ajudar a reduzir número de mortes
Estudos anteriores já mostraram que indivíduos com obesidade tendem a desenvolver complicações mais graves quando contaminados por vírus e bactérias. Agora, com essa nova pesquisa, a preocupação aumenta, buscando soluções que possam ajudar a mitigar esses riscos.
Uma das teorias que está ganhando força sugere que a inflamação crônica associada à obesidade pode prejudicar a eficácia do sistema imunológico. Essa condição cria um ambiente no corpo que pode favorecer a proliferação de infecções.

Excesso de peso pode prejudicar resposta imunológica do organismo (Imagem: grinvalds/iStock)
Portanto, entender essa dinâmica é crucial para criar estratégias de saúde pública que ajudem a prevenir complicações relacionadas à obesidade.
Além disso, os pesquisadores estão se perguntando se as vacinas têm a mesma eficácia em indivíduos com excesso de peso. Essa dúvida é ainda mais pertinente considerando o contexto atual, onde a vacinação se tornou uma prioridade global.
Leia mais
- Obesidade infantil ultrapassa desnutrição no mundo, diz Unicef
- Obesidade abdominal e perda muscular aumentam mortalidade
- Como bactérias na boca podem indicar risco de obesidade
Desafio global
- A ligação entre obesidade e mortes por infecções representa um desafio significativo para a saúde global.
- À medida que os cientistas continuam a desvendar os mecanismos por trás dessa relação, novas informações podem surgir.
- E estes dados são considerados fundamentais para possibilitar intervenções mais eficazes para proteger os grupos mais vulneráveis.
- Para isso, no entanto, novos estudos são necessários.
O post Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê apareceu primeiro em Olhar Digital.
Powered by WPeMatico

 Justiça1 semana atrás
Justiça1 semana atrásMalafaia vira réu no STF por falas contra generais do Exército

 Política1 semana atrás
Política1 semana atrásGovernador em exercício do Rio troca comando de secretarias

 Esporte1 semana atrás
Esporte1 semana atrásFlamengo segura empate com Estudiantes na Argentina

 Justiça5 dias atrás
Justiça5 dias atrásComeçam a valer penas maiores para furto, roubo e receptação

 Economia1 semana atrás
Economia1 semana atrásPetrobras bate novo recorde na produção de barris de petróleo e gás

 Saúde6 dias atrás
Saúde6 dias atrásMoradores de Ingá, em Barra do Itabapoana, recebem “Ação em Saúde” nesta quinta (07/05)

 Cidades6 dias atrás
Cidades6 dias atrásPrefeitura define empresa para estudo da erosão costeira em SJB

 Polícia4 dias atrás
Polícia4 dias atrásDeputado Thiago Rangel é preso pela PF na 4ª fase da Operação Unha e Carne



























