Saúde
O que é polimiosite? Veja os principais sintomas dessa doença que afeta os músculos
Nem toda doença rara é silenciosa. Algumas se instalam aos poucos, tiram a força dos músculos, dificultam tarefas simples e mudam o ritmo de vida de forma quase imperceptível no início. A polimiosite é uma dessas condições que, apesar do nome pouco conhecido, tem efeitos graves e duradouros.
Antes de se manifestar com intensidade, ela já pode estar comprometendo a saúde de forma progressiva. Mas o que exatamente é essa doença? Quais os sintomas, como é feito o tratamento e o que muda na vida de quem é diagnosticado com ela?
O que é a polimiosite?
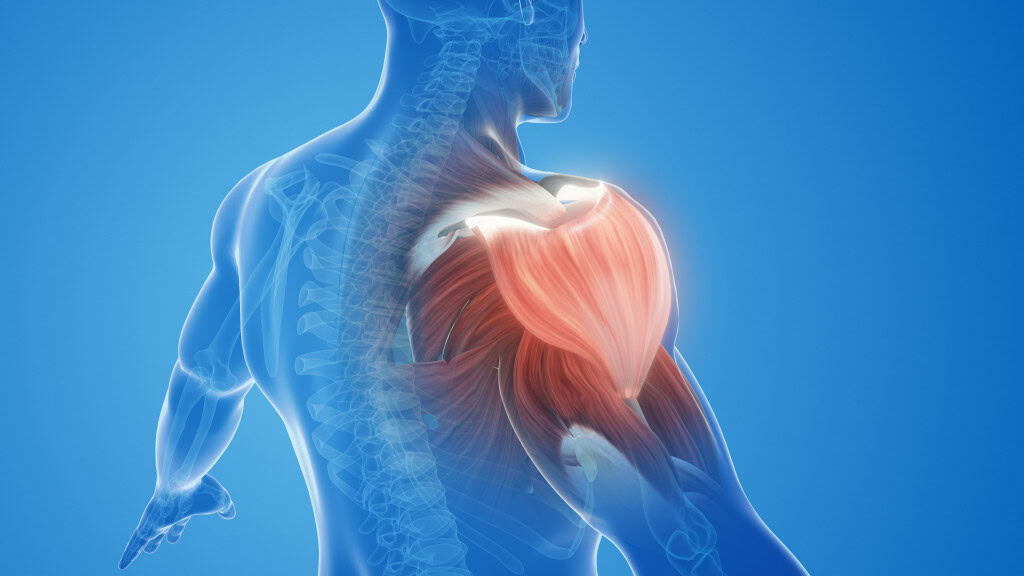
A polimiosite é uma doença autoimune rara e inflamatória que afeta principalmente os músculos esqueléticos, responsáveis pelos movimentos voluntários do corpo. Ela pertence a um grupo de doenças conhecidas como miopatias inflamatórias idiopáticas.

Nesse tipo de condição, o sistema imunológico ataca por engano os tecidos musculares saudáveis, levando à inflamação crônica e progressiva. A causa exata ainda não é conhecida, mas acredita-se que fatores genéticos e ambientais estejam envolvidos.
Quais são os sintomas?
Os sintomas da polimiosite se desenvolvem de forma lenta e gradual. Os mais comuns incluem fraqueza muscular progressiva, especialmente nos músculos proximais, como os dos ombros, braços, quadris e coxas.
Isso pode dificultar tarefas simples como subir escadas, levantar-se de uma cadeira ou carregar objetos leves. Outros sintomas frequentes incluem fadiga extrema, dor muscular, dificuldade para engolir (disfagia), falta de ar, febre baixa e perda de peso sem causa aparente.
Qual é o tratamento?

O tratamento da polimiosite geralmente envolve o uso de medicamentos imunossupressores e anti-inflamatórios. Os corticosteroides, como a prednisona, são a primeira linha de tratamento para controlar a inflamação.
Quando não há resposta adequada, podem ser adicionados imunossupressores como metotrexato, azatioprina ou ciclosporina. Em casos mais graves, terapias como imunoglobulina intravenosa ou rituximabe podem ser indicadas. Além do tratamento medicamentoso, a fisioterapia é essencial para manter a força muscular e melhorar a mobilidade.
Tem cura?
A polimiosite não tem cura definitiva, mas o tratamento adequado pode controlar os sintomas e impedir a progressão da doença. A resposta varia de pessoa para pessoa. Alguns pacientes alcançam remissão, enquanto outros convivem com sintomas leves ou moderados por longos períodos. No entanto, a doença pode voltar mesmo após um tempo de estabilidade.

A doença é progressiva?
Sim. A polimiosite é considerada uma doença progressiva. Sem tratamento adequado, a inflamação muscular pode se agravar ao longo do tempo, resultando em perda severa da função muscular e dificuldades motoras permanentes. Por isso, o diagnóstico precoce e o início imediato do tratamento são essenciais para preservar a qualidade de vida.
Qual público tem mais chances de desenvolver?
A polimiosite é mais comum em adultos entre 30 e 60 anos, e afeta mais mulheres do que homens. Embora possa ocorrer em qualquer idade, é rara em crianças. Indivíduos com histórico familiar de doenças autoimunes ou com infecções virais recentes podem apresentar maior risco de desenvolver a condição.
A polimiosite é transmissível?
Não. A polimiosite não é uma doença infecciosa nem transmissível de pessoa para pessoa. Ela resulta de uma falha no sistema imunológico e não tem relação com vírus, bactérias ou fungos contagiosos. Portanto, não há necessidade de isolamento nem restrições sociais em relação ao contato com outras pessoas.
A doença é hereditária?
A polimiosite não é diretamente hereditária, mas fatores genéticos podem predispor alguns indivíduos ao desenvolvimento da doença. Ter familiares com doenças autoimunes aumenta ligeiramente o risco, mas a presença do gene sozinho não determina que a pessoa vá manifestar a condição. A interação entre genes e gatilhos ambientais parece ser determinante.
Leia mais:
- O que é vasculite, doença que deixou Ashton Kutcher sem ver, ouvir e andar?
- Alergia ao sol realmente existe? Entenda
- Por que beber álcool pode causar câncer?
Quais as consequências a médio e longo prazo?
A médio prazo, a polimiosite pode causar limitação funcional importante, dor crônica e comprometimento da qualidade de vida. A longo prazo, se não for bem controlada, a inflamação pode levar à atrofia muscular, fibrose e perda permanente de mobilidade.
Em casos graves, pode comprometer a musculatura respiratória, dificultando a respiração, ou afetar o coração, aumentando o risco de insuficiência cardíaca e arritmias. A disfagia também pode causar aspiração de alimentos e pneumonias recorrentes.
A polimiosite pode matar?
Sim. Embora a maioria dos pacientes consiga viver por muitos anos com tratamento, casos graves e não tratados adequadamente podem levar à morte por complicações respiratórias, cardíacas ou infecciosas. A taxa de mortalidade depende do grau de acometimento sistêmico, da resposta ao tratamento e da presença de doenças associadas.
Como é a rotina de uma pessoa com polimiosite?
A rotina de alguém com polimiosite varia conforme a gravidade da doença. Em fases leves ou controladas, o paciente pode manter uma vida relativamente independente, com algumas restrições físicas.
Já nos casos mais avançados, a pessoa pode precisar de ajuda para tarefas básicas como vestir-se, alimentar-se, tomar banho ou se locomover. O uso de bengalas, cadeiras de rodas ou adaptações domiciliares pode ser necessário.
Há algo na rotina que pode ajudar a melhorar o quadro?
Sim. A prática regular de exercícios físicos supervisionados por fisioterapeutas pode ajudar a preservar a força muscular e a função articular. Alongamentos, hidroterapia e caminhadas leves são exemplos de atividades recomendadas.
A alimentação balanceada, rica em proteínas e anti-inflamatórios naturais, também pode auxiliar no controle da doença. O acompanhamento multidisciplinar com reumatologistas, nutricionistas e terapeutas ocupacionais faz toda a diferença no prognóstico.
Com informações de NCBI.
O post O que é polimiosite? Veja os principais sintomas dessa doença que afeta os músculos apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Exposição à poluição aumenta o risco de Alzheimer, revela estudo

A exposição prolongada à poluição do ar pode aumentar o risco de desenvolver doença de Alzheimer. A conclusão é de um estudo liderado por Yanling Deng, da Universidade Emory, nos Estados Unidos, publicado esta semana na revista científica PLOS Medicine.
O trabalho analisou dados de mais de 27,8 milhões de beneficiários com 65 anos ou mais do sistema de seguros de saúde Medicare, dos EUA, entre 2000 e 2018. Os pesquisadores cruzaram as informações sobre a exposição à poluição atmosférica com diagnósticos de Alzheimer. O estudo também avaliou o impacto de doenças crônicas frequentemente associadas à demência, como hipertensão, acidente vascular cerebral (AVC) e depressão.
Os resultados indicam que pessoas expostas a maiores concentrações de poluentes apresentam probabilidade mais elevada de desenvolver Alzheimer. A relação foi observada mesmo quando consideradas outras condições de saúde. De acordo com o trabalho, o efeito da poluição parece ocorrer de forma direta sobre o cérebro, e não apenas como consequência de outras doenças crônicas intermediárias.
A associação entre poluição e Alzheimer foi ligeiramente mais intensa em indivíduos que já haviam sofrido um AVC. Já hipertensão e depressão mostraram impacto adicional reduzido nessa relação.

Poluição do ar como fator de risco para Alzheimer
A doença de Alzheimer é a forma mais comum de demência e afeta cerca de 57 milhões de pessoas em todo o mundo. A poluição do ar já é reconhecida como fator de risco para diversas doenças (incluindo hipertensão, derrame e transtornos depressivos), mas ainda restavam dúvidas sobre como esses fatores interagiam no desenvolvimento da demência.
Segundo os autores, os dados reforçam a hipótese de que partículas finas presentes na poluição atmosférica podem afetar diretamente a saúde cerebral. Eles destacam que pessoas com histórico de AVC podem ser ainda mais vulneráveis aos danos ambientais.
Entre as conclusões, os pesquisadores apontam que políticas voltadas à melhoria da qualidade do ar podem ter impacto positivo não apenas para doenças cardiovasculares e respiratórias, mas também na prevenção da demência entre idosos, incluindo o Alzheimer.
O post Exposição à poluição aumenta o risco de Alzheimer, revela estudo apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Anvisa deve decidir sobre versões nacionais do Ozempic ainda em fevereiro
A Agência Nacional de Vigilância Sanitária (Anvisa) deve divulgar na próxima semana sua decisão sobre os pedidos de registro das versões nacionais das canetas à base de semaglutida, princípio ativo do Ozempic. Os pedidos em análise são das farmacêuticas EMS e Ávita Care, que aguardam a aprovação regulatória para iniciar a produção no Brasil.
A expectativa se intensifica porque a patente da semaglutida, desenvolvida pela farmacêutica dinamarquesa Novo Nordisk, expira em 20 de março. A empresa tentou estender o prazo de exclusividade judicialmente, mas o pedido foi negado. Com o fim da proteção, outras farmacêuticas poderão produzir e comercializar medicamentos à base da substância no país, desde que recebam o aval da Anvisa.

Leia mais:
- O que é Sarcopenia, problema enfrentado por usuários do Ozempic e Mounjaro?
- Canetas de Ozempic e Mounjaro cortam efeito do anticoncepcional?
- Ozempic ou Mounjaro: qual é o melhor no tratamento da diabetes e no controle de peso?
Avaliação regulatória e prioridade do Ministério da Saúde
Em 2025, o Ministério da Saúde solicitou que a Anvisa desse prioridade à análise de canetas nacionais de semaglutida. A agência vem seguindo essa orientação, e a expectativa é que os primeiros resultados apareçam nas próximas semanas. Apesar disso, a aprovação não é automática: a Anvisa pode solicitar informações adicionais às empresas antes de conceder o registro definitivo.

Especialistas projetam que a chegada de versões nacionais ao mercado deve reduzir os preços gradualmente, com a concorrência pressionando o valor final dos medicamentos. No entanto, a queda nos custos não deve ocorrer de forma imediata, já que depende de fatores como produção e logística.
A EMS, até o momento, é o único laboratório brasileiro que já lançou canetas injetáveis para emagrecimento de geração anterior, baseadas em liraglutida. A empresa afirmou que possui estrutura industrial pronta para fabricar medicamentos à base de semaglutida, mas ainda não definiu cronograma de lançamento, nem detalhes sobre produto e política de preços. Qualquer avanço dependerá exclusivamente da aprovação regulatória.
O post Anvisa deve decidir sobre versões nacionais do Ozempic ainda em fevereiro apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Bactérias de Clamídia no olho estão ligadas ao Alzheimer, diz pesquisadora
Uma pesquisa publicada na Nature estuda a correlação entre a presença da bactéria Clamídia pneumoniae nos olhos e sua incidência no desenvolvimento de Alzheimer. A pesquisa possui vários autores, como Maya Koronyo-Hamaoui e Timothy R. Crother, e pode ser lida na íntegra clicando aqui. A seguir, confira mais informações sobre este novo estudo.
O que a bactéria tem a ver com o desenvolvimento do Alzheimer?

Os pesquisadores deste estudo perceberam que a bactéria Chlamydia pneumoniae pode estar diretamente envolvida na progressão do Alzheimer.
Apesar do nome Chlamydia pneumoniae lembrar a IST, essa bactéria não é a mesma da infecção sexualmente transmissível. Em verdade, é uma bactéria respiratória facilmente transmissível por tosse e espirro.
Uma vez que um corpo saudável é infectado por ela, há a possibilidade das partículas se esconderem, como num estado de incubação. Em outras palavras, é possível carregá-la consigo por anos.
Mas o que ela tem a ver com o Alzheimer? Pesquisadores perceberam que muitos doentes acometidos por esse tipo de demência demonstravam a bactéria na retina (parte do olho ligada ao cérebro) e também no cérebro, o que lhes chamou a atenção.
Para comprovar se havia alguma ligação, os pesquisadores colheram amostras de:
- Pessoas com Alzheimer;
- Pessoas com comprometimento cognitivo leve (fase inicial);
- Pessoas sem a doença;
- Modelos em camundongos;
- Culturas de células nervosas.
Descobriram que os humanos com Alzheimer eram os que mais apresentavam crescimento bacteriano da Chlamydia pneumoniae. Em verdade, a quantidade dessa bactéria aumentava conforme a doença progredia, quanto mais houvesse perda cognitiva, e em pessoas com o gene de risco APOE ε4.

Vendo Clamídia pneumoniae consistentemente em tecidos humanos, culturas de células e modelos animais nos permitiram identificar uma ligação, até então não reconhecida, entre infecção bacteriana, inflamação e neurodegeneração. O olho é um substituto para o cérebro, e este estudo mostra que a infecção bacteriana da retina e a inflamação crônica podem refletir a patologia cerebral e prever o estado da doença, apoiando a imagem da retina como uma forma não invasiva de identificar pessoas em risco de Alzheimer.
— Maya Koronyo-Hamaoui, professora da Universidade de Ciências da Saúde Cedars-Sinai e principal autora do estudo
Segundo o artigo científico, a bactéria pode ativar algo chamado “inflamassoma NLRP3”: uma espécie de alarme inflamatório do sistema imunológico. Caso este alarme seja acionado em excesso (como suspeitam que ocorra devido à bactéria), isso gera inflamação intensa.
A inflamação intensa, como já é comprovado cientificamente, é um dos principais mecanismos causadores do Alzheimer. Em resumo: a bactéria parece “ligar” o sistema inflamatório do cérebro de forma prejudicial.

Nas pessoas analisadas, viram que:
- O NLRP3 já está aumentado em pessoas com comprometimento leve;
- No Alzheimer avançado, ele está claramente ativado;
- Marcadores inflamatórios estavam elevados;
- Havia sinais de: Apoptose (morte celular), Piroptose (morte celular inflamatória) e Neuroinflamação.
Além de tudo isso, o Alzheimer é conhecido pelo acúmulo de β-amiloide 42, uma proteína que forma placas no cérebro. O estudo conduzido mostrou que a Chlamydia pneumoniae está relacionada ao aumento da produção de beta-amiloide, é uma das culpadas pelo seu acúmulo, e ainda agrava danos cerebrais.
Ou seja, a bactéria não só está presente no corpo, mas parece agravar o avanço da doença.
Leia mais:
- 5 sinais na fala que podem indicar Alzheimer
- Como funciona o Kisunla, novo tratamento para Alzheimer? Conheça o medicamento e quanto custa
- 5 mitos sobre o Alzheimer que você ainda acredita
Qual a importância da retina neste estudo?
Considerando o acúmulo da bactéria na retina, que é a parte do olho ligada ao cérebro, os cientistas ponderam se a retina pode ser utilizada para refletir o que ocorre no cérebro. Isto é, poderia servir como um biomarcador precoce dos sinais do Alzheimer.
Se confirmado, esta também seria uma grande descoberta, pois os exames de retina, em suma, não são invasivos e auxiliariam na descoberta precoce desta demência.
Em resumo, o estudo não conclui que a Chlamydia pneumoniae sozinha causa a doença, mas que atua como um amplificador, pois pode estimular a inflamação, acelerar a degeneração neuronal, piorar a cognição e estimular o acúmulo da beta-amiloide.
Além desta bactéria, estudiosos já analisam que outros microrganismos também apresentam alguma ligação com o desenvolvimento ou piora do Alzheimer, como dito pelo New Atlas.
O post Bactérias de Clamídia no olho estão ligadas ao Alzheimer, diz pesquisadora apareceu primeiro em Olhar Digital.
Powered by WPeMatico

 Cultura1 semana atrás
Cultura1 semana atrásCarnaval “A Melhor Folia” é aberto em SJB

 Cidades1 semana atrás
Cidades1 semana atrásSJB aposta em vasta programação para garantir o melhor Carnaval do interior do Rio

 Tecnologia6 dias atrás
Tecnologia6 dias atrásOne Piece: a nova temporada do live action mais esperado dos animes que vai levar os fãs para dentro do navio dos mugiwara em 2026

 Economia1 semana atrás
Economia1 semana atrásBC registra primeiro incidente com chaves Pix em 2026

 Economia1 semana atrás
Economia1 semana atrásGoverno envia alertas sobre imposto de renda pelo Gov.br e WhatsApp

 Esporte1 semana atrás
Esporte1 semana atrásCBF divulga datas e horários dos jogos da 1ª fase da Copa do Brasil

 Saúde7 dias atrás
Saúde7 dias atrásDescoberta de cientista brasileira reacende esperança para pacientes com tetraplegia

 Tecnologia1 semana atrás
Tecnologia1 semana atrásTikTok apresenta feed que usa localização exata do usuário