Saúde
Como a doença de Parkinson age no cérebro?

A doença de Parkinson é uma das condições neurológicas mais estudadas, mas ainda causa muitas dúvidas sobre seu funcionamento interno. Ela afeta principalmente o cérebro, interferindo na capacidade de controlar os movimentos e provocando sintomas que impactam diretamente a qualidade de vida.
Mas o que acontece de verdade dentro do cérebro quando alguém desenvolve essa doença? Como a doença de Parkinson age no cérebro e por que seus efeitos são tão específicos?
Entender os processos biológicos e químicos por trás dessa doença é essencial para avançar no diagnóstico precoce e no desenvolvimento de tratamentos mais eficazes. Aqui, vamos destrinchar o que ocorre dentro do cérebro, as áreas afetadas, as alterações químicas e as consequências dessas mudanças no corpo.
O que é a doença de Parkinson?
Antes de falar do cérebro, é fundamental esclarecer o básico: a doença de Parkinson é um distúrbio neurodegenerativo progressivo que afeta o sistema nervoso central.
Ela provoca a morte gradual dos neurônios responsáveis pela produção de dopamina, um neurotransmissor vital para o controle dos movimentos. A falta de dopamina gera os principais sintomas da doença, como tremores, rigidez muscular, lentidão e instabilidade postural.

Essa doença é crônica, ou seja, não tem cura definitiva até o momento, mas pode ser manejada com medicamentos, terapias e, em alguns casos, cirurgia. A maioria dos pacientes começa a apresentar sintomas após os 60 anos, mas existem casos de Parkinson precoce, que ocorrem em idades menores.
Leia também:
- Saiba como um remédio age no seu corpo
- Parkinson pode não começar no cérebro, aponta estudo
- Nova forma de tratamento para Alzheimer e Parkinson
A base cerebral do Parkinson: a substância negra
No centro do problema está uma região do cérebro chamada substância negra (ou substantia nigra), localizada na parte média do cérebro, no mesencéfalo. É ali que ficam os neurônios dopaminérgicos que produzem a dopamina, neurotransmissor fundamental para a coordenação dos movimentos voluntários.
Na doença de Parkinson, esses neurônios da substância negra começam a degenerar e morrer. Com a diminuição da produção de dopamina, as vias neurais que controlam os movimentos ficam comprometidas, causando os sintomas motores típicos da doença.
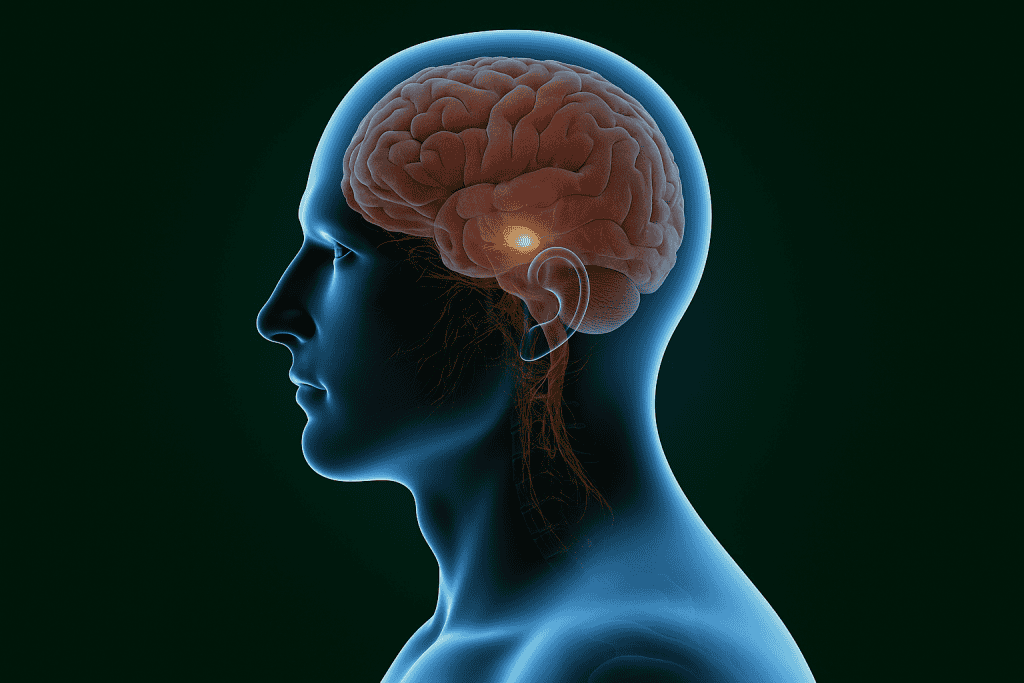
Como a dopamina funciona e seu papel no movimento
A dopamina é como uma moeda de troca química entre os neurônios. Ela ajuda a transmitir sinais que regulam o movimento e o equilíbrio, além de influenciar o humor e a motivação. No sistema motor, a dopamina atua em conjunto com outras áreas do cérebro, especialmente os gânglios da base, que são grupos de neurônios que coordenam os movimentos.
Quando há menos dopamina disponível, o circuito que liga a substância negra aos gânglios da base não funciona direito, resultando em dificuldade para iniciar movimentos, tremores e rigidez muscular.
O processo degenerativo: morte dos neurônios dopaminérgicos
Por que os neurônios da substância negra morrem? Essa é uma questão complexa e ainda parcialmente misteriosa, mas pesquisas indicam que o processo está ligado a fatores genéticos, ambientais e celulares.
Um dos principais suspeitos é o acúmulo anormal de uma proteína chamada alfa-sinucleína dentro dos neurônios. Essa proteína forma agregados chamados corpos de Lewy, que são tóxicos e prejudicam o funcionamento celular. Com o tempo, a presença dessas proteínas anormais causa estresse oxidativo, inflamação e danos nas mitocôndrias (as “usinas de energia” das células), levando à morte celular.
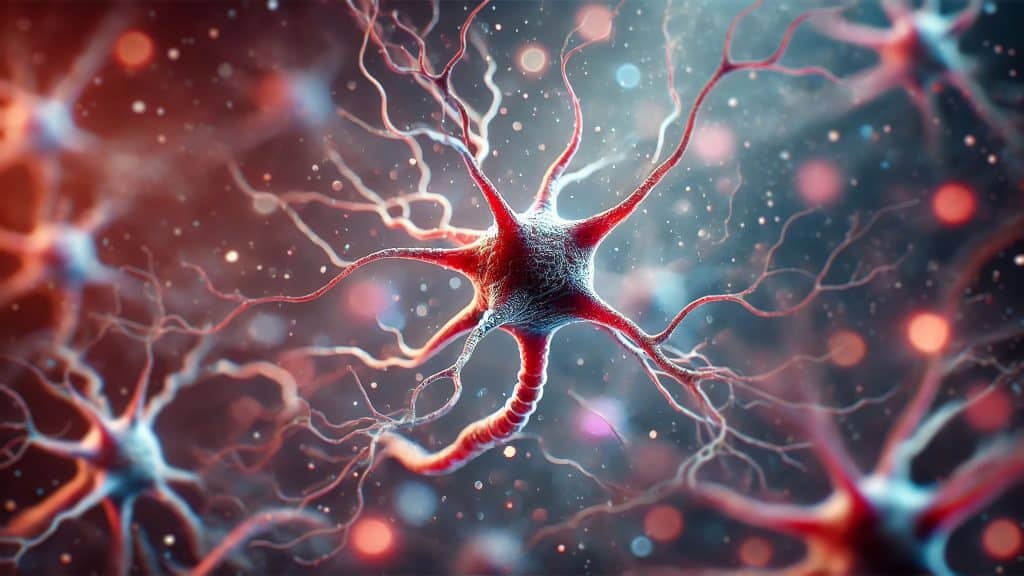
Além disso, mutações genéticas em certos genes (como LRRK2 e PARK7) aumentam o risco de desenvolver Parkinson. Fatores ambientais, como exposição a pesticidas e metais pesados, também parecem contribuir para esse processo.
O papel dos gânglios da base e do circuito motor
Os gânglios da base são um conjunto de núcleos profundos no cérebro que modulam o movimento. Eles recebem sinais da substância negra e outras áreas para planejar e executar movimentos suaves e coordenados.
Na doença de Parkinson, com a queda da dopamina, o equilíbrio dentro desses circuitos é quebrado. Isso provoca um excesso de atividade em certas vias que inibem o movimento, o que explica a lentidão (bradicinesia) e a rigidez muscular. Esse desbalanceamento causa também o tremor em repouso, outro sinal clássico do Parkinson.
Sintomas não motores e o cérebro
Embora a doença de Parkinson seja conhecida pelos sintomas motores, ela também afeta outras funções cerebrais. Muitas vezes, sintomas como depressão, ansiedade, distúrbios do sono, problemas cognitivos e perda de olfato aparecem antes mesmo dos sinais motores.
Esses sintomas surgem porque o Parkinson não ataca apenas a substância negra, mas também outras áreas do cérebro, como o sistema límbico (envolvido nas emoções) e o córtex pré-frontal (ligado à cognição).

Como o diagnóstico reflete as mudanças cerebrais
Atualmente, o diagnóstico do Parkinson é clínico, baseado nos sintomas e exame neurológico. Exames de imagem, como a ressonância magnética, geralmente não mostram alterações evidentes no início da doença.
No entanto, técnicas mais avançadas, como a tomografia por emissão de pósitrons (PET) e a SPECT, podem avaliar a função dos neurônios dopaminérgicos, revelando a perda progressiva desses neurônios na substância negra.
Tratamentos e seu impacto no cérebro
Os tratamentos atuais para a doença de Parkinson visam compensar a falta de dopamina. O mais comum é o uso de levodopa, que é convertida em dopamina no cérebro, melhorando os sintomas motores.
Outros medicamentos agem estimulando diretamente os receptores de dopamina ou bloqueando vias que inibem o movimento. Além disso, a estimulação cerebral profunda (DBS) é uma intervenção cirúrgica que utiliza eletrodos para modular a atividade dos gânglios da base, restaurando o equilíbrio do circuito motor.
Embora esses tratamentos não revertam a degeneração dos neurônios, eles permitem que os pacientes mantenham a qualidade de vida por mais tempo.
Pesquisas e o futuro: o que pode mudar no entendimento da doença
O que está no horizonte para a doença de Parkinson? A comunidade científica está atrás de tratamentos que vão além do controle dos sintomas, tentando frear ou até mesmo impedir a progressão da degeneração cerebral.
Pesquisas em terapias gênicas, uso de células-tronco para substituir neurônios perdidos e novos medicamentos para prevenir o acúmulo da alfa-sinucleína estão em andamento.
Além disso, o estudo de biomarcadores para diagnóstico precoce pode revolucionar o combate à doença, permitindo intervenções antes do cérebro estar gravemente comprometido.
O post Como a doença de Parkinson age no cérebro? apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Sobe para 140 número de casos confirmados de Mpox no país, em 2026

O número de casos confirmados de Mpox no país subiu para 140 desde o início de 2026. Não houve registro de mortes decorrentes da doença no período. Os casos suspeitos somam 539; além de 9 prováveis. Os dados são do Ministério da Saúde e foram atualizados nesta segunda-feira (9).![]()
![]()
Em janeiro, o número de casos confirmados e prováveis totalizou 68; em fevereiro, 70; e em março, 11. No ano, o estado que mais registrou casos da doença foi São Paulo (93), seguido pelo Rio de Janeiro (18) e Rondônia (11).
Mpox
A Mpox é uma doença do mesmo gênero da varíola humana, mas geralmente menos letal. Trata-se de uma doença zoonótica viral em que a transmissão para humanos pode ocorrer por meio do contato com pessoas infectadas pelo Mpox vírus, materiais contaminados com o vírus, ou animais silvestres infectados.
Os sinais e sintomas, em geral, incluem erupção cutânea ou lesões de pele, linfonodos inchados (ínguas), febre, dor de cabeça, dores no corpo, calafrio, e fraqueza.
Pessoas com sintomas compatíveis devem procurar uma unidade de saúde para avaliação. Recomenda-se evitar o contato próximo com outras pessoas.
Saúde
Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê

Um estudo divulgado na revista The Lancet aponta que os problemas relacionados à obesidade podem ser ainda mais graves do que se pensava. De acordo com o trabalho, 1 em cada 10 mortes relacionadas a infecções são atribuídas ao excesso de peso.
A doença, que já é considerada uma epidemia nos dias de hoje, pode impactar a resposta imunológica do corpo, tornando as pessoas mais vulneráveis a infecções. Cientistas de diversas partes do mundo estão investigando essa conexão e buscando entender as razões por trás desse fenômeno alarmante.
Trabalho pode ajudar a reduzir número de mortes
Estudos anteriores já mostraram que indivíduos com obesidade tendem a desenvolver complicações mais graves quando contaminados por vírus e bactérias. Agora, com essa nova pesquisa, a preocupação aumenta, buscando soluções que possam ajudar a mitigar esses riscos.
Uma das teorias que está ganhando força sugere que a inflamação crônica associada à obesidade pode prejudicar a eficácia do sistema imunológico. Essa condição cria um ambiente no corpo que pode favorecer a proliferação de infecções.

Excesso de peso pode prejudicar resposta imunológica do organismo (Imagem: grinvalds/iStock)
Portanto, entender essa dinâmica é crucial para criar estratégias de saúde pública que ajudem a prevenir complicações relacionadas à obesidade.
Além disso, os pesquisadores estão se perguntando se as vacinas têm a mesma eficácia em indivíduos com excesso de peso. Essa dúvida é ainda mais pertinente considerando o contexto atual, onde a vacinação se tornou uma prioridade global.
Leia mais
- Obesidade infantil ultrapassa desnutrição no mundo, diz Unicef
- Obesidade abdominal e perda muscular aumentam mortalidade
- Como bactérias na boca podem indicar risco de obesidade
Desafio global
- A ligação entre obesidade e mortes por infecções representa um desafio significativo para a saúde global.
- À medida que os cientistas continuam a desvendar os mecanismos por trás dessa relação, novas informações podem surgir.
- E estes dados são considerados fundamentais para possibilitar intervenções mais eficazes para proteger os grupos mais vulneráveis.
- Para isso, no entanto, novos estudos são necessários.
O post Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Remédio que dispensa jejum é mais potente que semaglutida oral, diz estudo na Lancet

Um novo medicamento experimental chamado orforgliprona, da Eli Lilly, demonstrou resultados significativos para adultos que enfrentam a obesidade e o diabetes tipo 2. Em testes que duraram 72 semanas, os pacientes que utilizaram a substância conseguiram reduzir o peso corporal em até 9,6%.
Os dados, publicados na revista científica The Lancet, mostram que o remédio foi muito mais eficiente que o placebo. A grande vantagem prática é que se trata de uma pílula oral que não exige restrições de horário para comer ou beber água, o que torna o tratamento muito mais simples de seguir no dia a dia.
Além de emagrecer, o medicamento, que pertence à classe dos agonistas do receptor de GLP-1, ajudou a controlar o açúcar no sangue e melhorou indicadores da saúde do coração.
Orforgliprona supera semaglutida oral no controle do diabetes
Um estudo, chamado ACHIEVE-3, comparou diretamente o novo fármaco com a semaglutida oral (famosa versão em comprimido de tratamentos para diabetes) em 1.698 adultos. Durante um ano, os participantes tomaram doses diárias de 12 mg ou 36 mg de orforgliprona, ou doses de 7 mg ou 14 mg de semaglutida, sempre acompanhados de mudanças no estilo de vida.

Os números mostram uma vantagem clara: a dose de 36 mg da orforgliprona promoveu uma perda de peso de 8,9 kg, enquanto a semaglutida de 14 mg ficou em 5 kg. Isso significa que o medicamento experimental foi 73,6% mais potente para emagrecer do que o concorrente já disponível no mercado. No controle da glicose, a orforgliprona também venceu, reduzindo a hemoglobina glicada em 2,2%, contra 1,4% da semaglutida.
No entanto, o tratamento exige atenção aos efeitos colaterais. Assim como outros remédios da mesma família, a orforgliprona causa náuseas, diarreia e vômitos, principalmente no início do ajuste das doses. Um ponto de alerta é que o número de pessoas que desistiram do tratamento por não suportarem esses efeitos foi maior no novo medicamento (entre 8,7% e 9,7%) do que na semaglutida (cerca de 4,5% a 4,9%).
Apesar do desconforto gástrico, a substância trouxe melhorias no colesterol e na pressão arterial dos voluntários. Quanto à segurança, as mortes registradas durante os testes globais não tiveram relação comprovada com o uso do remédio. A fabricante Eli Lilly agora aguarda a decisão do FDA, a Anvisa dos Estados Unidos, para liberar o uso contra a obesidade no próximo trimestre. O pedido para o tratamento específico de diabetes tipo 2 deve ficar para o fim de 2026.
O post Remédio que dispensa jejum é mais potente que semaglutida oral, diz estudo na Lancet apareceu primeiro em Olhar Digital.
Powered by WPeMatico

 Educação3 dias atrás
Educação3 dias atrásCampos: concurso da Educação tem grande adesão e reforça confiança na rede pública

 Geral3 dias atrás
Geral3 dias atrásAnvisa suspende venda de xaropes com clobutinol

 Justiça3 dias atrás
Justiça3 dias atrásNunes Marques assume presidência do TSE dia 12 de maio

 Política23 minutos atrás
Política23 minutos atrásGovernador em exercício do Rio troca comando de secretarias

 Esporte19 minutos atrás
Esporte19 minutos atrásFlamengo segura empate com Estudiantes na Argentina

















