Saúde
Por que algumas pessoas têm a “língua presa”?
A fala é uma das principais formas de comunicação humana, e qualquer dificuldade nesse processo pode impactar a qualidade de vida de uma pessoa. Um problema comum, mas frequentemente subestimado, é a chamada “língua presa”.
Muitas pessoas já ouviram esse termo, mas poucos sabem realmente o que ele significa e como pode afetar o dia a dia. A condição pode variar de um leve incômodo até dificuldades mais sérias na articulação das palavras, além de influenciar a mastigação e a deglutição.
A língua presa pode ser diagnosticada ainda na infância e, dependendo do grau de limitação dos movimentos da língua, pode exigir acompanhamento fonoaudiológico ou até intervenção cirúrgica. Compreender por que essa condição ocorre e quais são as opções de tratamento é essencial para quem busca melhorar a fala e outras funções relacionadas à língua.
Por que algumas pessoas têm a “língua presa”?
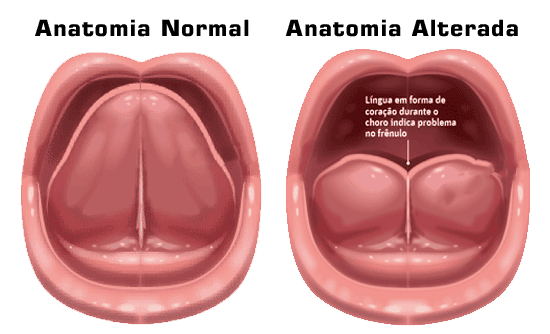
A “língua presa” é um termo popular para uma condição chamada anquiloglossia. Trata-se de uma alteração congênita caracterizada por um frênulo lingual curto ou rígido, que limita os movimentos da língua.
O frênulo lingual é a membrana que conecta a parte inferior da língua ao assoalho da boca. Quando essa estrutura é muito curta ou espessa, a mobilidade da língua fica prejudicada, impactando funções como a fala, a mastigação e a deglutição.

O que causa a língua presa?
A anquiloglossia ocorre devido a um desenvolvimento incompleto do frênulo lingual durante a gestação. Embora as causas exatas ainda não sejam totalmente compreendidas, acredita-se que fatores genéticos possam influenciar essa condição, uma vez que ela pode ocorrer em várias pessoas da mesma família.
Essa condição pode variar em gravidade. Algumas pessoas apresentam um leve encurtamento do frênulo e não sofrem impactos significativos na fala ou alimentação. No entanto, casos mais graves podem dificultar a articulação de sons, especialmente aqueles que exigem maior mobilidade da língua, como “r”, “l” e “d”.
Leia também:
- Qual é o idioma mais antigo do mundo?
- Mesmo que você seja fluente em outras línguas, seu cérebro prefere o idioma materno
- Por que algumas pessoas acordam do coma falando outra língua?
Quais os impactos da língua presa?
A anquiloglossia pode afetar diferentes aspectos da vida de uma pessoa, dependendo da gravidade da condição. Os principais impactos incluem:
- Dificuldade na fala: algumas crianças e adultos com língua presa têm dificuldade para pronunciar certos fonemas, o que pode prejudicar a comunicação e até gerar insegurança.
- Problemas na amamentação: em bebês, a limitação do movimento da língua pode dificultar a sucção do leite materno, tornando a amamentação menos eficiente e causando desconforto tanto para a mãe quanto para o bebê.
- Complicações na mastigação e deglutição: como a língua auxilia na movimentação dos alimentos dentro da boca, a limitação dos seus movimentos pode tornar a mastigação e a deglutição mais difíceis.
- Higiene bucal comprometida: a restrição dos movimentos da língua pode dificultar a remoção de resíduos de alimentos dos dentes e gengivas, aumentando o risco de cáries e doenças gengivais.
- Impacto na qualidade de vida: dificuldades na fala podem causar frustração, baixa autoestima e até problemas sociais, especialmente em crianças que podem ser alvo de brincadeiras e bullying na escola.
Como é feito o diagnóstico?
O diagnóstico da anquiloglossia pode ser feito logo nos primeiros meses de vida, por meio de uma avaliação clínica feita por pediatras, fonoaudiólogos ou dentistas. Em alguns casos, o problema só se torna evidente quando a criança começa a falar e demonstra dificuldades na pronúncia de determinadas palavras.
O profissional de saúde pode utilizar escalas de avaliação para medir a gravidade da anquiloglossia, considerando fatores como mobilidade da língua, presença de dificuldades na alimentação e impacto na fala.

Quais são os tratamentos para a língua presa?
O tratamento da anquiloglossia depende da gravidade do caso. Algumas pessoas conseguem desenvolver estratégias para contornar as limitações da língua sem necessidade de intervenção. No entanto, quando o problema interfere na fala ou na alimentação, algumas opções de tratamento podem ser consideradas:
1. Terapia fonoaudiológica
A fonoaudiologia é a primeira abordagem para muitos casos de língua presa. O profissional pode indicar exercícios para melhorar a mobilidade da língua e ajudar na articulação dos fonemas. Esse tratamento pode ser suficiente para casos mais leves ou moderados.
2. Frenotomia
A frenotomia é um procedimento simples e rápido, realizado geralmente em bebês, no qual o frênulo lingual é cortado para liberar a língua. A recuperação é rápida e o procedimento raramente apresenta complicações.
3. Frenectomia
Nos casos mais graves, especialmente em crianças mais velhas e adultos, pode ser necessária uma frenectomia. Esse procedimento cirúrgico envolve um corte mais profundo no frênulo e pode ser feito com bisturi ou laser. A recuperação exige um período de cicatrização e exercícios de reabilitação para restaurar a mobilidade da língua.
A frenotomia, realizada em bebês, é um procedimento minimamente invasivo e quase indolor, sendo feito sem anestesia ou apenas com anestesia tópica. Já a frenectomia, realizada em crianças maiores e adultos, pode causar um leve desconforto nos primeiros dias, mas a dor geralmente é controlada com analgésicos simples e o processo de cicatrização é rápido.
Por ser uma condição congênita, a língua presa não pode ser evitada. No entanto, o diagnóstico precoce e o tratamento adequado são fundamentais para minimizar seus impactos e evitar problemas na fala e na alimentação.
O post Por que algumas pessoas têm a “língua presa”? apareceu primeiro em Olhar Digital.
Powered by WPeMatico
Saúde
Moradores de Ingá, em Barra do Itabapoana, recebem “Ação em Saúde” nesta quinta (07/05)

A Prefeitura de São Francisco de Itabapoana, por meio da Secretaria Municipal de Saúde, vai realizar uma “Ação em Saúde” na localidade de Ingá, em Barra do Itabapoana, nesta quinta-feira (07/05). A ação — que será promovida no pátio da Igreja AD Barra, das 9h às 12h, através do programa Estratégia Saúde da Família (ESF) – tem como objetivo promover a prevenção, o cuidado e o acesso aos serviços de saúde para a comunidade local.
Entre os serviços, disponibilizados somente para adultos, estão atendimento médico, aplicação de vacinas contra a gripe, aferição de pressão arterial, teste de glicemia capilar (HGT) e orientações sobre saúde bucal. De acordo com a enfermeira responsável pelo ESF de Barra, Ana Carla Freitas, o atendimento será feito por ordem de chegada e os moradores devem levar um documento de identificação e o Cartão do Sistema Único de Saúde (SUS).
A iniciativa garante atendimento médico para comunidades que moram distantes do Centro da cidade, que é um dos compromissos da Prefeitura na gestão da saúde pública.]
Fonte: Secom/PMSFI
Saúde
Sobe para 140 número de casos confirmados de Mpox no país, em 2026

O número de casos confirmados de Mpox no país subiu para 140 desde o início de 2026. Não houve registro de mortes decorrentes da doença no período. Os casos suspeitos somam 539; além de 9 prováveis. Os dados são do Ministério da Saúde e foram atualizados nesta segunda-feira (9).![]()
![]()
Em janeiro, o número de casos confirmados e prováveis totalizou 68; em fevereiro, 70; e em março, 11. No ano, o estado que mais registrou casos da doença foi São Paulo (93), seguido pelo Rio de Janeiro (18) e Rondônia (11).
Mpox
A Mpox é uma doença do mesmo gênero da varíola humana, mas geralmente menos letal. Trata-se de uma doença zoonótica viral em que a transmissão para humanos pode ocorrer por meio do contato com pessoas infectadas pelo Mpox vírus, materiais contaminados com o vírus, ou animais silvestres infectados.
Os sinais e sintomas, em geral, incluem erupção cutânea ou lesões de pele, linfonodos inchados (ínguas), febre, dor de cabeça, dores no corpo, calafrio, e fraqueza.
Pessoas com sintomas compatíveis devem procurar uma unidade de saúde para avaliação. Recomenda-se evitar o contato próximo com outras pessoas.
Saúde
Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê

Um estudo divulgado na revista The Lancet aponta que os problemas relacionados à obesidade podem ser ainda mais graves do que se pensava. De acordo com o trabalho, 1 em cada 10 mortes relacionadas a infecções são atribuídas ao excesso de peso.
A doença, que já é considerada uma epidemia nos dias de hoje, pode impactar a resposta imunológica do corpo, tornando as pessoas mais vulneráveis a infecções. Cientistas de diversas partes do mundo estão investigando essa conexão e buscando entender as razões por trás desse fenômeno alarmante.
Trabalho pode ajudar a reduzir número de mortes
Estudos anteriores já mostraram que indivíduos com obesidade tendem a desenvolver complicações mais graves quando contaminados por vírus e bactérias. Agora, com essa nova pesquisa, a preocupação aumenta, buscando soluções que possam ajudar a mitigar esses riscos.
Uma das teorias que está ganhando força sugere que a inflamação crônica associada à obesidade pode prejudicar a eficácia do sistema imunológico. Essa condição cria um ambiente no corpo que pode favorecer a proliferação de infecções.

Excesso de peso pode prejudicar resposta imunológica do organismo (Imagem: grinvalds/iStock)
Portanto, entender essa dinâmica é crucial para criar estratégias de saúde pública que ajudem a prevenir complicações relacionadas à obesidade.
Além disso, os pesquisadores estão se perguntando se as vacinas têm a mesma eficácia em indivíduos com excesso de peso. Essa dúvida é ainda mais pertinente considerando o contexto atual, onde a vacinação se tornou uma prioridade global.
Leia mais
- Obesidade infantil ultrapassa desnutrição no mundo, diz Unicef
- Obesidade abdominal e perda muscular aumentam mortalidade
- Como bactérias na boca podem indicar risco de obesidade
Desafio global
- A ligação entre obesidade e mortes por infecções representa um desafio significativo para a saúde global.
- À medida que os cientistas continuam a desvendar os mecanismos por trás dessa relação, novas informações podem surgir.
- E estes dados são considerados fundamentais para possibilitar intervenções mais eficazes para proteger os grupos mais vulneráveis.
- Para isso, no entanto, novos estudos são necessários.
O post Obesidade está por trás de 10% das mortes por infecção no mundo – saiba o porquê apareceu primeiro em Olhar Digital.
Powered by WPeMatico

 Justiça1 semana atrás
Justiça1 semana atrásMalafaia vira réu no STF por falas contra generais do Exército

 Política1 semana atrás
Política1 semana atrásGovernador em exercício do Rio troca comando de secretarias

 Esporte1 semana atrás
Esporte1 semana atrásFlamengo segura empate com Estudiantes na Argentina

 Justiça5 dias atrás
Justiça5 dias atrásComeçam a valer penas maiores para furto, roubo e receptação

 Economia1 semana atrás
Economia1 semana atrásPetrobras bate novo recorde na produção de barris de petróleo e gás

 Saúde6 dias atrás
Saúde6 dias atrásMoradores de Ingá, em Barra do Itabapoana, recebem “Ação em Saúde” nesta quinta (07/05)

 Cidades6 dias atrás
Cidades6 dias atrásPrefeitura define empresa para estudo da erosão costeira em SJB

 Polícia4 dias atrás
Polícia4 dias atrásDeputado Thiago Rangel é preso pela PF na 4ª fase da Operação Unha e Carne



























